体检报告单上的“幽门螺杆菌阳性”,该怎么办呢?
幽门螺杆菌检测是现在体检的常规项目,但很多人对这项检查并不熟悉,看到报告单上“幽门螺杆菌阳性”时,一时不知所措。
这些幽门螺杆阳性的人群中有的说自己没有任何不适,也有些人会说平时会有腹胀嗳气等消化不良的症状,有的说有口臭。总结起来大家最担心的问题还是这个阳性意味着什么?确定了感染应该怎么应对?我的家人是不是也有风险?
就这几个问题在这儿一一做个全面的回答。
01 体检报告中Hp阳性意味着什么?
幽门螺杆菌是由澳大利亚Warren和Marshall二位学者于1983年首次成功从人体胃黏膜培养出来的一种细菌。幽门螺杆菌检测分为经胃镜检测检测和不经胃镜检测,如下表所示:
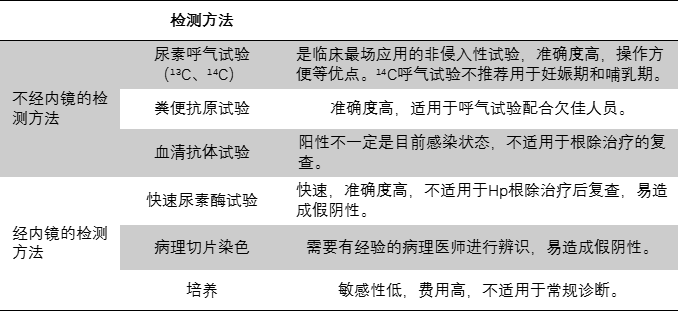
需要注意的是,为了确保结果的准确性,要在呼气试验检测前停用质子泵抑制剂(如奥美拉唑、雷贝拉唑)等抑酸药至少2周,停用抗菌药物、铋剂和某些具有抗菌作用的中药至少4周。
感染幽门螺杆菌后可能出现上腹痛、恶心呕吐、口臭、腹胀等症状,也可能没有任何症状。那么,根据体检报告上的数值高低或症状情况是否可以准确判断疾病的严重程度?答案是不可以。因为感染细菌的菌株差别以及个体体质的差异,细菌对每个人的胃黏膜损伤以及对全身的影响情况都不甚相同,需要结合胃镜及全身的实际情况来判定。幽门螺杆菌感染者中,约15%~20%发生消化性溃疡,5%~10%发生幽门螺杆菌相关消化不良,约1%发生胃恶性肿瘤(胃癌、胃MALT淋巴瘤)。
02 确定感染了幽门螺杆菌,该如何应对?
如果确定感染了幽门螺杆菌,参考中华医学会消化病学分会幽门螺杆菌学组提出的幽门螺杆菌根除指征,见下表:

共识中明确提出了多项直接与Hp相关的疾病强烈推荐或推荐根除Hp,对证实有Hp感染的人群(如体检查出阳性)也推荐根除治疗。
我国第五次Hp共识推荐根除Hp“铋剂四联疗法”:质子泵抑制剂+2个抗生素+铋剂,疗程14天,铋剂有枸橼酸铋钾、胶体果胶铋。质子泵、铋剂和抗菌药物联合应用不仅能减少Hp耐药菌株的产生,还能增加抗菌药物的活性和抗菌药物在胃内的药物浓度,从而提高对Hp的根除疗效。
使用抗生素:阿莫西林、克拉霉素、呋喃唑酮、左氧氟沙星、四环素、甲硝唑,一直没有改变。但随着抗生素的广泛使用,时至今日,耐药形势十分严峻!质子泵抑制剂有艾司奥美拉唑、雷贝拉唑、奥美拉唑、兰索拉唑、泮托拉唑、艾普拉唑。具体治疗方案需要在正规医院消化科由医生开具处方,且要按照医嘱规范服药。在幽门螺杆菌根除治疗结束后4~8周,要记得复诊,评估幽门螺杆菌是否根除,评估最佳方法为碳13或碳14呼气试验,粪便抗原试验可作为备选。
如果初次根除失败,一定要保留初次根除的处方,建议2~3个月后带处方就诊进行补救治疗。对于多次根除失败的情况,需要进行个体化治疗,采用药敏试验、再次权衡根除利弊等方法来对待。
03 自己感染了幽门螺杆菌,家人有没有风险呢?
当父母存在幽门螺杆菌感染时,其子女的幽门螺杆菌感染率显著升高,配偶之间和同胞之间也存在传播现象。因此,当一个人查出Hp阳性,最先影响的可能是自己的家人。那家里什么地方最危险?
患者的唾液、粪便、呕吐物中都能检测到幽门螺杆菌,患者用过的餐具、牙科设备、马桶等,以及受污染的食物和水,都可能是传染源。
因此我们要养成:饭前便后洗手,洗手要全面,可参考七步洗手法;注意使用公筷或分餐;减少进食生的食物;规律起居作息,增强自身抵抗力。
04 感染了幽门螺杆菌令人害怕,到底会不会发生胃癌?
幽门螺杆菌被称为“I类致癌因子”,令人恐惧,很多患友因为查出感染了幽门螺杆菌带来很多精神心理症状。感染了幽门螺杆菌就一定会得胃癌吗?答案是两者有关联,但没有必然的因果关系。幽门螺杆菌的危害主要是带来胃黏膜炎性损害,是带来黏膜炎症最为常见的病因和始动因子,在炎症-萎缩-肠上皮化生-异型增生-早癌的胃黏膜多步骤“炎癌转化”过程中,感染了幽门螺杆菌则导致或加剧炎症,促进“炎癌转化”进程。
中国是幽门螺杆菌感染大国,一般人群中幽门螺杆菌的感染高达50%~60%。但是,HP菌感染者中的大多数并没有胃部症状,可能一辈子也不会患胃癌。只有约1%~2%的感染者会发展为胃癌。幽门螺杆菌阳性并不意味着一定会得胃癌,但是幽门螺杆菌阳性的人罹患胃病的风险会增高,人体自身的因素、环境因素对于胃癌的发生也是至关重要的。
根除Hp可降低三分之一罹患胃癌几率。胃癌早期诊断的标准方法仍然是胃镜,而不是体检的幽门螺杆菌检测报告。幽门螺杆菌阳性的人如果合并有明显的胃部不适症状,或者有胃病、胃癌家族史,则需要在医生的指导下接受胃镜的进一步检查。无需恐慌,因为这不意味着就是胃癌了,只是尽早做一下筛查,避免漏诊而已。